Слабкість від бета-блокаторів. Бета-адреноблокатори – препарати з інструкцією із застосування, показаннями, механізмом дії та ціною. Дози бета-адреноблокаторів для лікування хворих на ХСН
Блокатори бета-адренергічних рецепторів, які широко відомі як бета-блокатори, є важливою групою ліків від гіпертонії, які впливають на симпатичну нервову систему. Ці препарати використовуються у медицині давно, ще з 1960-х років. Відкриття бета-блокаторів значно підвищило ефективність лікування серцево-судинних захворювань та гіпертонії. Тому вчені, які першими синтезували та випробували ці ліки у клінічній практиці, були нагороджені Нобелівською премією з медицини у 1988 році.

У практиці лікування гіпертонії бета-блокатори досі є ліками першорядної важливості разом з діуретиками, тобто сечогінними препаратами. Хоча з 1990-х років з'явилися ще й нові групи ліків (антагоністи кальцію, інгібітори АПФ), які призначають, коли бета-блокатори не допомагають чи протипоказані пацієнтові.

Популярні ліки:
Історія відкриття
У 1930-х роках вчені виявили, що можна стимулювати здатність серцевого м'яза (міокарда) скорочуватися, якщо впливати на нього спеціальними речовинами – бета-адреностимуляторами. У 1948 році концепцію про існування в організмі ссавців альфа-і бета-адренорецепторів висунув R. P. Ahlquist. Пізніше, у середині 1950-х років, учений J. Black теоретично розробив спосіб зменшення частоти нападів стенокардії. Він припустив, що можна буде винайти ліки, за допомогою яких ефективно "захищати" бета-рецептори серцевого м'яза від впливу адреналіну. Адже цей гормон стимулює м'язові клітини серця, змушуючи їх скорочуватися надто інтенсивно та провокуючи серцеві напади.
В 1962 під керівництвом J. Black був синтезований перший бета-блокатор - протеналол. Але виявилося, що він викликає рак мишей, тому на людях його не відчували. Першими ліками для людей став пропранолол, який з'явився 1964 року. За розробку пропранололу та “теорії” бета-блокаторів J. Black отримав Нобелівську премію з медицини у 1988 році. Найсучасніший препарат цієї групи – небіволол – був випущений на ринок у 2001 році. Він та інші бета-блокатори третього покоління мають додаткове важливе значення. корисною властивістю- Розслаблюють кровоносні судини. Загалом у лабораторіях було синтезовано понад 100 різних бета-блокаторів, але не більше 30 з них використовувалися або досі використовуються лікарями-практиками.

Механізм дії бета-блокаторів
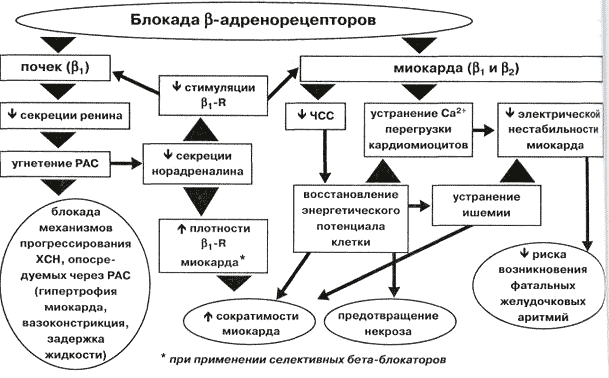
Гормон адреналін та інші катехоламіни стимулюють бета-1 та бета-2-адренорецептори, які є в різних органах. Механізм дії бета-блокаторів полягає в тому, що вони блокують бета-1-адренорецептори, "затуляючи" серце від впливу адреналіну та інших "розганяючих" гормонів. В результаті робота серця полегшується: воно скорочується рідше та з меншою силою. Таким чином, скорочується частота нападів стенокардії та порушень серцевого ритму. Зменшується ймовірність раптової серцевої смерті.
Під дією бета-блокаторів кров'яний тиск знижується одночасно через кілька різних механізмів:
- Зменшення частоти та сили серцевих скорочень;
- Зниження серцевого викиду;
- Зниження секреції та зменшення концентрації реніну в плазмі крові;
- Перебудова барорецепторних механізмів дуги аорти та синокаротидного синусу;
- Пригнічуючий вплив на центральну нервову систему;
- Вплив на судинно-руховий центр - зниження центрального симпатичного тонусу;
- Зниження периферичного тонусу судин при блокаді альфа-1-рецепторів або вивільненні оксиду азоту (NO).
Бета-1 та бета-2-адренорецептори в організмі людини
| Тип адренорецептора | Локалізація | Результат стимуляції |
|---|---|---|
| Бета-1-рецептори | Синусовий вузол | Підвищення збудливості, збільшення частоти серцевих скорочень |
| Міокард | Збільшення сили скорочень | |
| Коронарні артерії | Розширення | |
| Атріовентрикулярний вузол | Збільшення провідності | |
| Пучок та ніжки Гіса | Підвищення автоматизму | |
| Печінка, скелетні м'язи | Збільшення глікогенезу | |
| Бета-2-рецептори | Артеріоли, артерії, вени | Релаксація |
| Мускулатура бронхів | Розслаблення | |
| Матка вагітної жінки | Ослаблення та припинення скорочень | |
| Острівці Лангерганса (бета-клітини підшлункової залози) | Підвищення секреції інсуліну | |
| Жирова тканина (також у ній є бета-3-адренорецептори) | Збільшення ліполізу (розщеплення жирів на їх жирні кислоти) | |
| Бета-1 та бета-2-рецептори | Юкстагломерулярний апарат нирок | Збільшення вивільнення реніну |
З таблиці бачимо, що бета-1-адренорецепторы перебувають, здебільшого, у тканинах серцево-судинної системи і навіть скелетних м'язів і нирок. Це означає, що стимулюючі гормони збільшують частоту та силу серцевих скорочень.
Бета-блокатори служать захистом при атеросклеротичній хворобі серця, знімаючи біль та запобігаючи подальшому розвитку захворювання. Кардіопротекторний ефект (захист серця) пов'язаний із здатністю цих ліків зменшувати регресію лівого шлуночка серця, чинити антиаритмічну дію. Вони зменшують болючі відчуття в ділянці серця і знижують частоту нападів стенокардії. Але бета-блокатори - не кращий вибірпрепаратів для лікування артеріальної гіпертензії, якщо у хворого немає скарг на біль у грудях та серцеві напади.
На жаль, одночасно з блокадою бета-1-адренорецепторів "під роздачу" потрапляють і бета-2-адренорецептори, які блокувати нема чого. Через це виникають негативні побічні дії прийому ліків. У бета-блокаторів існують серйозні побічні ефектита протипоказання. Про них докладно наведено нижче у статті. Селективність бета-блокатора - це наскільки той чи інший препарат здатний блокувати бета-1-адренорецептори, не впливаючи при цьому на бета-2-адренорецептори. При інших рівних, чим вища селективність, тим краще, тому що менше побічних ефектів.
Класифікація
Бета-блокатори поділяються на:
- селективні (кардіоселективні) та не селективні;
- ліпофільні та гідрофільні, тобто розчинні у жирах або у воді;
- бувають бета-блокатори з внутрішньою симпатоміметичною активністю та без неї.
Всі ці параметри ми докладно розглянемо нижче. Зараз головне усвідомити, що бета-блокатори існують 3-х поколінь, і буде більше користі, якщо лікуватися сучасними ліками,а не застарілим. Тому що ефективність виявиться вищою, а шкідливих побічних ефектів набагато менше.
Класифікація бета-блокаторів за поколіннями (2008 рік)
Бета-блокатори третього покоління мають додаткові вазодилатуючі властивості, тобто здатність розслаблювати кровоносні судини.
- При прийомі лабеталолу цей ефект виникає, тому що ліки блокують не тільки бета-адренорецептори, але й альфа-адренорецептори.
- Небіволол підвищує синтез оксиду азоту (NO) – це речовина, яка регулює розслаблення судин.
- А карведилол робить і те, й інше.
Що таке кардіоселективні бета-блокатори
У тканинах людського тілаіснують рецептори, які реагують на гормони адреналін та норадреналін. В даний час розрізняють альфа-1, альфа-2, бета-1 та бета-2-адренорецептори. Нещодавно було описано також альфа-3-адренорецептори.
Коротко уявити розташування та значення адренорецепторів можна наступним чином:
- альфа-1 - локалізуються в кровоносних судинах, стимуляція призводить до їх спазму та підвищення кров'яного тиску.
- альфа-2 - є «петлею зворотного негативного зв'язку» для системи регулювання діяльності тканин. Це означає, що їхня стимуляція веде до зниження артеріального тиску.
- бета-1 - локалізуються в серці, їх стимуляція призводить до збільшення частоти та сили серцевих скорочень, а також підвищує потребу міокарда у кисні та збільшує артеріальний тиск. Також бета-1-адренорецептори в велику кількістьприсутні у нирках.
- бета-2 – локалізуються у бронхах, стимуляція викликає зняття бронхоспазму. Ці ж рецептори знаходяться на клітинах печінки, вплив на них гормону викликає перетворення глікогену на глюкозу та вихід глюкози на кров.
Кардіоселективні бета-блокатори активні переважно щодо бета-1-адренорецепторів.а не селективні бета-блокатори однаково блокують і бета-1, і бета-2-адренорецептори. У серцевому м'язі співвідношення бета-1 і бета-2-адренорецепторів становить 4:1, тобто енергетична стимуляція серця здійснюється здебільшого через бета-1-рецептори. Зі збільшенням дозування бета-блокаторів знижується їхня специфічність, і тоді селективний препаратблокує обидва рецептори.
Селективні та неселективні бета-блокатори знижують артеріальний тиск приблизно однаково, але у кардіоселективних бета-блокаторів менше побічних ефектів., їх простіше використовувати при супутніх захворюваннях Так, селективні ліки з меншою ймовірністю викликатимуть явища бронхоспазму, оскільки їх активність не торкнеться бета-2-адренорецепторів, які розташовані здебільшого у легенях.
Кардіо-селективність бета-блокаторів: індекс блокування бета-1 та бета-2-адренорецепторів
Селективні бета-адреноблокатори слабші, ніж неселективні, збільшують периферичний опір судин, тому їх частіше призначають хворим з проблемами периферичного кровообігу (наприклад, з кульгавістю, що перемежується). Зверніть увагу, що карведилол (коріол) – хоч і з останнього покоління бета-блокаторів, але не кардіоселективний. Тим не менш, він активно використовується лікарями-кардіологами, і результати хороші. Карведилол рідко призначають зниження артеріального тиску чи лікування аритмій. Його найчастіше використовують для лікування серцевої недостатності.
Що таке внутрішня симпатоміметична активність бета-блокаторів
Деякі бета-блокатори не тільки блокують бета-адренорецептори, але при цьому одночасно стимулюють їх. Це називається внутрішня симпатоміметична активність деяких бета-блокаторів. Препарати, які мають внутрішню симпатоміметичну активність, характеризуються такими властивостями:
- ці бета-блокатори меншою мірою уповільнюють частоту серцевих скорочень.
- вони не так суттєво знижують насосну функцію серця
- меншою мірою підвищують загальний периферичний опір судин
- менше провокують атеросклероз, тому що не мають значного впливу на рівень холестерину в крові
Які бета-блокатори мають внутрішню симпатоміметичну активність, а в яких ліків її немає, ви можете дізнатися.
Якщо тривало приймати бета-адреноблокатори, які мають внутрішню симпатоміметичну активність, то відбувається хронічна стимуляція бета-адренорецепторів. Це поступово призводить до зменшення їх густини в тканинах. Після цього раптове припинення прийому ліків не викликає симптомів відміни. Взагалі, дозу бета-блокаторів слід знижувати поступово: у 2 рази через кожні 2-3 дні протягом 10-14 днів. Інакше можуть виявитись грізні симптоми відміни: гіпертонічні кризи, почастішання нападів стенокардії, тахікардія, інфаркт міокарда або раптова смерть внаслідок серцевого нападу.
Дослідження показали, що бета-блокатори, які мають внутрішню симпатоміметичну активність, не відрізняються за ефективністю зниження артеріального тиску від ліків, у яких цієї активності немає. Але в деяких випадках застосування препаратів, що мають внутрішню симпатоміметичну активність, дозволяє уникнути небажаних побічних ефектів. Зокрема, бронхоспазму при непрохідності дихальних шляхів різної природи, також спазмів на холоді при атеросклерозі судин нижніх кінцівок. В останні роки (липень 2012) лікарі дійшли висновку, що не слід надавати великого значення, є у бета-блокатора властивість внутрішньої симпатоміметичної активності чи ні. Практика показала, що ліки, які мають цю властивість, знижують частоту серцево-судинних ускладнень не більше, ніж ті бета-блокатори, у яких його немає.
Ліпофільні та гідрофільні бета-блокатори
Ліпофільні бета-блокатори добре розчиняються у жирах, а гідрофільні – у воді. Ліпофільні препарати піддаються суттєвій переробці при первинному проходженні через печінку. Гідрофільні бета-адреноблокатори не піддаються метаболізму у печінці. Вони виводяться з організму переважно із сечею, у незмінному вигляді. Гідрофільні бета-блокатори діють довше, тому що виводяться не так швидко, як ліпофільні.
Ліпофільні бета-блокатори краще проникають через гематоенцефалічний бар'єр. Це фізіологічний бар'єр між кровоносною системою та центральною нервовою системою. Він захищає нервову тканину від циркулюючих у крові мікроорганізмів, токсинів та “агентів” імунної системи, які сприймають тканину мозку як чужорідну та атакують її. Через гематоенцефалічний бар'єр у мозок із кровоносних судин надходять поживні речовини, а назад виводяться відходи життєдіяльності нервової тканини.
Виявилося що ліпофільні бета-адреноблокатори ефективніше знижують смертність пацієнтів з ішемічною хворобою серця.У той же час вони викликають більше побічних ефектів з боку центральної нервової системи:
- депресія;
- розлади сну;
- головні болі.
Як правило, на активність жиророзчинних бета-блокаторів не впливає прийом їжі. А гідрофільні препарати бажано приймати перед їжею, рясно запиваючи водою.
Ліки бісопролол примітно тим, що має здатність розчинятися як у воді, так і в ліпідах (жирах). Якщо печінка чи нирки працюють погано, то завдання виділення бісопрололу з організму автоматично перебирає та система, яка здоровіша.
Сучасні бета-блокатори
- карведилол (Ккоріол);
- бісопролол (Конкор, Біпрол, Бісогамма);
- метопрололу сукцинат (Беталок ЛОК);
- небіволол (Небілет, Бінелол).
Для лікування гіпертонії можна використовувати інші бета-блокатори. Лікарям рекомендується призначати своїм пацієнтам препарати другого чи третього покоління. Вище у статті ви можете знайти таблицю, в якій розписано, до якого покоління належить кожен препарат.
Сучасні бета-блокатори зменшують ймовірність для пацієнта померти від інсульту, а особливо від серцевого нападу. У той же час дослідження починаючи з 1998 року систематично показують, що Пропранолол (анаприлін) не тільки не зменшує, а навіть підвищує смертність, порівняно з плацебо.Також суперечливі дані щодо ефективності атенололу. Десятки статей у медичних журналах стверджують, що він знижує ймовірність серцево-судинних подій набагато менше, ніж інші бета-блокатори, і при цьому частіше викликає побічні ефекти.
Хворим слід усвідомити, що це бета-блокаторы знижують артеріальний тиск приблизно однаково. Можливо, небіволол робить це трохи ефективнішим, ніж решта, але не набагато. У той же час вони дуже по-різному знижують ймовірність розвитку серцево-судинних захворювань. Основна мета лікування гіпертонічної хвороби полягає саме в тому, щоб не допустити її ускладнень. Передбачається, що сучасні бета-блокатори ефективніші у попередженні ускладнень гіпертонії, ніж ліки попереднього покоління.Також вони краще переносяться, тому що рідше спричиняють побічні ефекти.
Ще на початку 2000-х років багато пацієнтів не могли собі дозволити лікуватися якісними препаратами, тому що патентовані ліки надто дорого коштували. Але зараз ви можете купити в аптеці ліки-дженерики, які доступні за ціною і при цьому діють ефективно. Тому фінансове питання не є причиною відмовитися від використання сучасних бета-блокаторів. Основним завданням стає подолання невігластва та консерватизму лікарів. Лікарі, які не стежать за новинами, часто продовжують призначати старі ліки, менш ефективні та з вираженими побічними ефектами.
Показання до призначення
Основні показання до призначення бета-блокаторів у кардіологічній практиці:
- артеріальна гіпертонія, в т. ч. вторинна (через ураження нирок, підвищеної функції щитовидної залози, вагітності та інших причин);
- серцева недостатність;
- ішемічна хвороба серця;
- аритмії (екстрасистолія, фібриляція передсердь та ін);
- синдром подовженого інтервалу QT.
Крім того, бета-блокатори іноді призначають при вегетативних кризах, пролапсі мітрального клапана, абстинентному синдромі, гіпертрофічній кардіоміопатії, мігрені, аневризмі аорти, синдромі Марфана.
У 2011 році були опубліковані результати досліджень жінок із раком грудей, які приймали бета-блокатори. Виявилося, що на фоні прийому бета-блокаторів метастази виникають рідше. В американському дослідженні брали участь 1400 жінок, яким було проведено хірургічні операції з приводу раку грудей та призначено курси хіміотерапії. Ці жінки приймали бета-блокатори через серцево-судинні проблеми, які у них були на додаток до раку молочної залози. Через 3 роки 87% їх були живі і без ракових “подій”.
Контрольну групу для порівняння склали пацієнтки з раком грудей такого ж віку та з таким же відсотком хворих на цукровий діабет. Вони не отримували бета-блокатори, і серед них виживання становило 77%. Ще рано робити якісь практичні висновки, але, можливо, через 5-10 років бета-блокатори стануть простим і недорогим способом підвищення ефективності лікування раку молочної залози.
Застосування бета-блокаторів для лікування гіпертонії
Бета-блокатори знижують артеріальний тиск у цілому не гірше, ніж ліки з інших класів. Особливо рекомендується призначати їх для лікування гіпертонії у таких ситуаціях:
- Супутня ішемічна хвороба серця
- Тахікардія
- Серцева недостатність
- Гіпертиреоз – гіперфункція щитовидної залози.
- Мігрень
- Глаукома
- Артеріальна гіпертонія до або після хірургічної операції
| Назва препарату бета-блокатора | Фірмова (комерційна) назва | Добова доза, мг | Скільки разів на день приймати |
|---|---|---|---|
|
Кардіоселективні |
|||
|
Атенолол, атенобене, тенолол, тенормін | 25 - 100 | 1 - 2 |
|
Локрен | 5 - 40 | 1 |
|
Конкор | 5 - 20 | 1 |
|
Вазокардин, корвітол, беталок, лопресор, спесикор, егілок | 50 - 200 | 1 - 2 |
|
Небілет | 2,5 - 5 | 1 |
|
Сектраль | 200 - 1200 | 2 |
| Талінолол | Корданум | 150 - 600 | 3 |
| Целіпророл | Целіпролол, селектор | 200 - 400 | 1 |
|
Некардіоселективні |
|||
|
1. Бета-блокатори без внутрішньої симпатоміметичної активності |
|||
|
Коргард | 20 - 40 | 1 - 2 |
|
Анаприлін, обзидан, індерал | 20 - 160 | 2 - 3 |
|
Тімогексал | 20 - 40 | 2 |
|
2. Бета-блокатори, що володіють внутрішньою симпатоміметичною активністю |
|||
| Алпренолол | Аптін | 200 - 800 | 4 |
| Окспренолол | Тразикор | 200 - 480 | 2 - 3 |
|
Бетапресин, леватол | 20 - 80 | 1 |
|
Віскен | 10 - 60 | 2 |
|
3. Бета-блокатори з альфа-блокуючою активністю |
|||
|
Коріол | 25 - 100 | 1 |
|
Альбетол, нормодін, трандат | 200 - 1200 | 2 |
Чи підходять ці ліки при цукровому діабеті
Лікування "старими добрими" бета-блокаторами (пропранолол, атенолол) може погіршувати чутливість тканин до впливу інсуліну, тобто підвищувати інсулінорезистентність. Якщо пацієнт схильний, його шанси захворіти на діабет збільшуються. Якщо у хворого діабет вже розвинувся, то його перебіг погіршиться. У той же час при використанні кардіоселективних бета-блокаторів чутливість тканин до інсуліну погіршується меншою мірою. А якщо призначати сучасні бета-блокатори, які розслаблюють кровоносні судини, то вони, як правило, помірні дози не порушують обмін вуглеводів і не погіршують перебіг діабету.
У Київському інституті кардіології імені академіка Стражеска у 2005 році досліджували вплив бета-блокаторів на пацієнтів із метаболічним синдромом та інсулінорезистентністю. Виявилося, що карведилол, бісопролол та небіволол не те що не погіршують, а навіть підвищують чутливість тканин до дії інсуліну. У той же час, атенолол вірогідно погіршував інсулінорезистентність. У дослідженні 2010 року було показано, що карведилол не зменшував судинної чутливості до інсуліну, а метопролол погіршував її.
Під впливом прийому бета-блокаторів у пацієнтів може збільшуватись маса тіла. Це відбувається через підвищення інсулінорезистентності та з інших причин. Бета-блокатори знижують інтенсивність обміну речовин та перешкоджають процесу розпаду жирової тканини (інгібують ліполіз). У цьому сенсі погано себе проявили атенолол і метопрололу тартрат. У той же час, за результатами досліджень прийом карведилолу, небівололу та лабеталолу не асоціювався з достовірним збільшенням маси тіла у пацієнтів.
Прийом бета-блокаторів може впливати на секрецію інсуліну бета-клітинами підшлункової залози. Ці препарати здатні пригнічувати першу фазу секреції інсуліну. Внаслідок чого основним інструментом нормалізації цукру в крові виявляється друга фаза викиду інсуліну підшлунковою залозою.
Механізми впливу бета-блокаторів на метаболізм глюкози та ліпідів.
| Показник |
Лікування не селективними або кардіоселективними бета-блокаторами. |
Метаболічні наслідки |
|---|---|---|
| Активність ліпопротеїнліпази | ? кліренсу тригліцеридів | |
| Активність лецитин-холестерин-ацилтрансферази | ? ліпопротеїдів високої щільності | |
| Маса тіла | ? чутливість до інсуліну | |
| Секреція інсуліну | ? 2-ї фази, пролонгована гіперінсулінемія | |
| Кліренс інсуліну | ? гіперінсулінемії, ? інсулінорезистентності | |
| Периферичний кровотік | ? доставки субстрату, ? захоплення глюкози | |
| Загальна резистентність периферичних судин | ? периферичного кровотоку |
Примітка до таблиці.Слід ще раз наголосити, що у сучасних бета-блокаторів негативний вплив на обмін глюкози та ліпідів проявляється мінімальною мірою.
При інсулінозалежному цукровому діабеті важливою проблемою є те, що будь-які бета-блокатори можуть маскувати симптоми гіпоглікемії, що наближається.- тахікардію, нервозність та тремтіння (тремор). При цьому підвищений потовиділення зберігається. Також у діабетиків, які отримують бета-блокатори, утруднений вихід із гіпоглікемічного стану. Тому що основні механізми підвищення рівня глюкози в крові – секреція глюкагону, глюкогеноліз та глюконеогенез – виявляються заблокованими. У той же час, при діабеті 2 типу гіпоглікемія рідко є настільки серйозною проблемою, щоб через неї відмовлятися від лікування бета-блокаторами.
Вважається, що за наявності показань (серцева недостатність, аритмія та особливо перенесений інфаркт міокарда) застосування сучасних бета-блокаторів у хворих на діабет є доцільним.У дослідженні 2003 року бета-блокатори призначили пацієнтам із серцевою недостатністю, які страждали на цукровий діабет. Група порівняння – хворі на серцеву недостатність без діабету. У першій групі смертність знизилася на 16%, у другій – на 28%.
Діабетикам рекомендується прописувати метопрололу сукцинат, бісопролол, карведилол, небіволол – бета-блокатори з доведеною ефективністю. Якщо у пацієнта ще немає діабету, але є підвищений ризик його розвитку, то рекомендується призначати лише селективні бета-блокатори та не використовувати їх у комбінації з діуретиками (сечогінними ліками). Бажано використовувати препарати, які не тільки блокують бета-адренорецептори, але й мають властивості розслаблювати кровоносні судини.
Протипоказання та побічні ефекти
Читайте подробиці у статті “ ”. Дізнайтеся, які існують протипоказання для їхнього призначення. Деякі клінічні ситуації не є абсолютними протипоказаннями для лікування бета-блокаторами, але потребують підвищеної обережності. Подробиці ви знайдете у статті, посилання на яку наведено вище.
Підвищений ризик імпотенції
Еректильна дисфункція (повна або часткова імпотенція у чоловіків) – це те, у чому бета-блокатори звинувачують найчастіше. Вважається, що бета-блокатори та діуретики – це групи ліків від гіпертонії, які найчастіше призводять до погіршення чоловічої потенції. Насправді все не так просто. Дослідження переконливо доводять, що нові сучасні бета-блокатори не впливають на потенцію. Повний список цих придатних для чоловіків препаратів ви знайдете у статті “ ”. Хоча бета-блокатори старого покоління (не кардіоселективні) справді можуть погіршувати потенцію. Тому що вони погіршують наповнення кров'ю пеніса і, можливо, втручаються у процес вироблення статевих гормонів. Проте, сучасні бета-блокатори допомагають чоловікам взяти під контроль гіпертонію та проблеми із серцем і при цьому зберегти потенцію.
У 2003 році були опубліковані результати дослідження частоти виникнення еректильної дисфункції на фоні прийому бета-блокаторів залежно від поінформованості пацієнтів. Спочатку чоловіків поділили на 3 групи. Усі вони приймали бета-блокатор. Але перша група не знала, які ліки їм дають. Чоловіки у другій групі знали назву препарату. Пацієнтам із третьої групи лікарі не лише сказали, який бета-блокатор їм призначили, а й поінформували, що ослаблення потенції є частим побічним ефектом.

У третій групі частота еректильної дисфункції виявилася найбільшою, цілих 30%. Чим менше інформації отримали пацієнти, тим меншою була частота послаблення потенції.
Згодом провели другий етап дослідження. У ньому брали участь чоловіки, які поскаржилися на еректильну дисфункцію через прийом бета-блокатора. Всім їм дали ще одну таблетку і сказали, що вона покращить їхню потенцію. Поліпшення своєї ерекції відзначили майже всі учасники, хоча лише половині з них дали справжній силендафіл (віагру), а в другій половині – плацебо. Результати цього дослідження переконливо доводять, що причини ослаблення потенції на фоні прийому бета-блокаторів є значною мірою психологічними.
На закінчення розділу “Бета-блокатори та підвищений ризик імпотенції” хочеться ще раз закликати чоловіків вивчити статтю “ ”. У ній наводиться список сучасних бета-блокаторів та інших ліків від гіпертонії, які не погіршують потенцію, а можливо навіть покращують її. Після цього вам буде спокійніше за призначенням лікаря приймати препарати від тиску. Нерозумно відмовлятися лікуватися бета-блокаторами або іншими таблетками від гіпертонії через страх погіршення потенції.
Чому лікарі іноді неохоче виписують бета-блокатори
До останніх років лікарі активно призначали бета-блокатори більшості пацієнтів, яким потрібне було лікування підвищеного артеріального тиску та профілактика серцево-судинних ускладнень. Бета-блокатори разом з відносять до так званих старих, або традиційних засобів від гіпертонії. Це означає, що з ними порівнюють ефективність нових таблеток, що знижують тиск, які постійно розробляються і виходять на фармацевтичний ринок. Насамперед, з бета-блокаторами порівнюють і .
Після 2008 року з'явилися публікації про те, що бета-блокатори не повинні бути препаратами першого вибору для лікування пацієнтів із гіпертонією. Ми розберемо аргументи, які при цьому наводяться. Пацієнти можуть вивчити цей матеріал, але слід пам'ятати, що остаточне рішення, які ліки вибрати, у будь-якому випадку залишається за лікарем. Якщо ви не довіряєте своєму лікареві - просто знайдіть іншого. Докладіть всіх зусиль, щоб консультуватися у досвідченого лікаря, тому що від цього залежить ваше життя.
Отже, опоненти широкого лікувального застосуваннябета-блокаторів стверджують, що:
- Ці препарати гірші, ніж інші ліки від гіпертонії, знижують ймовірність серцево-судинних ускладнень.
- Вважається, що бета-блокатори не впливають на жорсткість артерій, тобто не зупиняють і тим більше не звертають назад розвиток атеросклерозу.
- Ці ліки погано захищають органи-мішені від ураження, яке завдає їм підвищеного артеріального тиску.
Також висловлюються побоювання, що під впливом бета-блокаторів порушується обмін вуглеводів та жирів. Внаслідок чого підвищується ймовірність розвитку цукрового діабету 2 типу, а якщо діабет вже є, то погіршується його перебіг. І що бета-блокатори спричиняють побічні ефекти, які погіршують якість життя пацієнтів. Мається на увазі, насамперед, ослаблення статевої потенції у чоловіків. Теми “Бета-блокатори та цукровий діабет” та “Підвищений ризик імпотенції” ми детально розглянули вище у відповідних розділах цієї статті.
Були проведені дослідження, які показали, що бета-блокатори гірші, ніж інші ліки від гіпертонії, знижують ймовірність серцево-судинних ускладнень. Відповідні публікації у медичних журналах почали з'являтися після 1998 року. У той же час, існують дані ще більшої кількості достовірних досліджень, які одержали протилежні результати. Вони підтверджують, що всі основні класи ліків, які знижують артеріальний тиск, мають приблизно однакову ефективність. Загальноприйнята думка на сьогодні полягає в тому, що бета-блокатори дуже ефективні після перенесеного інфаркту міокарда зниження ризику повторного інфаркту.А щодо призначення бета-блокаторів при гіпертонії для профілактики серцево-судинних ускладнень – кожен лікар становить власну думку на підставі результатів своєї практичної роботи.

Якщо у пацієнта виражений атеросклероз або високий ризик атеросклерозу (див. які аналізи потрібно здати, щоб це з'ясувати), то лікарю слід звернути увагу на сучасні бета-блокатори, які мають властивості вазодилатації, тобто розслаблюють кровоносні судини. Саме судини є одним із найважливіших органів-мішеней, які вражає гіпертонія. Серед людей, які помирають від серцево-судинних захворювань, у 90% до смерті призводить саме поразка судин, а серце при цьому залишається абсолютно здоровим.
Який показник характеризує ступінь та швидкість розвитку атеросклерозу? Це збільшення товщини комплексу інтима-медіа (ТІМ) сонних артерій. Регулярне вимірювання цієї величини за допомогою УЗД служить для діагностики ураження судин як внаслідок атеросклерозу, так і через гіпертонію. З віком товщина внутрішньої та середньої оболонок артерій збільшується, це є одним з маркерів старіння людини. Під впливом артеріальної гіпертонії цей процес значно пришвидшується. Зате під впливом антибіотиків, що знижують тиск, він може сповільнюватися і навіть звертатися назад. 2005 року провели невелике дослідження впливу прийому бета-блокаторів на прогресування атеросклерозу. Його учасниками було 128 пацієнтів. Після 12 місяців прийому ліків зменшення товщини комплексу інтима-медіа спостерігалося у 48% пацієнтів, яких лікували карведилолом, та у 18% з тих, хто отримував метопролол. Вважається, що карведилол здатний стабілізувати атеросклеротичні бляшки завдяки своїй антиоксидантній та протизапальній дії.
Особливості призначення бета-блокаторів людям похилого віку.
Лікарі часто побоюються призначати бета-блокатори людям похилого віку. Тому що у цієї “складної” категорії пацієнтів, на додаток до проблем із серцем та артеріальним тиском, часто бувають супутні захворювання. Бета-блокатори можуть погіршувати їх перебіг. Вище ми обговорювали, як препарати групи бета-блокаторів впливають протягом діабету. Також рекомендуємо до вашої уваги окрему статтю “ ”. Практична ситуація зараз така, що бета-блокатори в 2 рази рідше призначають хворим віком від 70 років, ніж молодшим.
З появою сучасних бета-блокаторів побічні ефекти від їхнього прийому стали спостерігатися набагато рідше. Тому тепер "офіційні" рекомендації вказують, що можна сміливіше призначати бета-блокатори літнім пацієнтам. Дослідження 2001 та 2004 років показали, що бісопролол та метопрололу сукцинат однаково знижували смертність у молодих та літніх хворих із серцевою недостатністю. У 2006 році було проведено дослідження карведилолу, яке підтвердило його високу ефективність при серцевій недостатності та хорошу переносимість у хворих похилого віку.

Таким чином, якщо є свідчення, то бета-блокатори можна і потрібно призначати пацієнтам похилого віку.При цьому прийом ліків рекомендується розпочинати з малих доз. По можливості, лікування хворих похилого віку бажано продовжувати малими дозами бета-блокаторів. Якщо виникає необхідність підвищити дозу, це потрібно робити повільно і обережно. Рекомендуємо до вашої уваги статті “ ” та “ ”.
Чи можна лікувати гіпертонію бета-блокаторами при вагітності
Який бета-блокатор найкращий
Препаратів групи бета-блокаторів є дуже багато. Складається враження, кожна фірма-виробник ліків випускає свої таблетки. Через це буває складно вибрати відповідний медикамент. Всі бета-блокатори мають приблизно однаковий вплив на зниження артеріального тиску, але при цьому значно відрізняються за своєю здатністю продовжувати життя пацієнтам та вираженості побічних ефектів.
Який бета-блокатор призначити – завжди вибирає лікар!Якщо пацієнт не довіряє своєму лікарю, йому слід звернутися до іншого фахівця. Ми категорично не рекомендуємо самолікування бета-блокаторами. Ще раз перечитайте статтю “ ” - і переконайтеся, що це аж ніяк не нешкідливі таблетки, і тому самолікування може завдати великої шкоди. Докладіть всіх зусиль, щоб лікуватися у найкращого лікаря. Це найважливіше, що ви можете зробити, щоб продовжити своє життя.
Вибрати ліки разом із лікарем (!!!) вам допоможуть такі міркування:
- Хворим, які мають супутні проблеми з нирками, кращі ліпофільні бета-блокатори.
- Якщо пацієнт має хворобу печінки - швидше за все, в такій ситуації лікар призначить гідрофільний бета-блокатор. Уточнюйте в інструкції, як виводиться з організму препарат, який ви збираєтеся приймати (призначати пацієнту).
- Старі бета-блокатори часто погіршують потенцію у чоловіків, але сучасні препарати не мають цього неприємного побічного ефекту. В. статті “ “ ви дізнаєтесь про всі необхідні подробиці.
- Існують препарати, що діють швидко, але недовго. Їх використовують при гіпертонічних кризах (лабеталол внутрішньовенно). Більшість бета-блокаторів починають діяти не відразу, але знижують тиск на тривалий термін і плавніше.
- Важливе значення має скільки разів на добу потрібно приймати той чи інший препарат. Чим менше, тим зручніше для пацієнта, і менша ймовірність, що він кине лікування.
- Переважно призначати блокатори бета нового покоління. Вони коштують дорожче, але мають значні переваги. А саме їх достатньо приймати 1 раз на добу, вони викликають мінімум побічних ефектів, добре переносяться хворими, не погіршують обмін глюкози та рівень ліпідів у крові, а також потенцію у чоловіків.
Лікарі, які продовжують призначати бета-блокатор пропранолол (анаприлін), заслуговують на осуд. Це застарілий препарат. Доведено, що пропранолол (анаприлін) не лише не знижує, а навіть підвищує смертність хворих. Також спірне питання, чи варто використовувати атенолол. У 2004 році в престижному британському медичному журналі Lancet вийшла стаття "Атенолол при артеріальній гіпертензії: чи це мудрий вибір?". У ній йшлося про те, що призначення атенололу не є відповідними ліками для лікування гіпертонії. Тому що він знижує ризик серцево-судинних ускладнень, але робить це гірше, ніж інші бета-блокатори, а також ліки від тиску з інших груп.
Вище в цій статті ви можете дізнатися, які бета-блокатори рекомендуються:
- для лікування серцевої недостатності та зниження ризику раптової смерті від серцевого нападу;
- чоловікам, які бажають знизити артеріальний тиск, але побоюються погіршення потенції;
- діабетикам та при підвищеному ризику цукрового діабету;
Ще раз нагадуємо, що остаточний вибір, який бета-блокатор призначити робить тільки лікар. Не займайтеся самолікуванням! Також слід згадати фінансову сторону питання. Дуже багато фармацевтичних компаній випускають бета-блокатори. Вони конкурують між собою, тому ціни на ці ліки є цілком доступними. Лікування сучасним бета-блокатором обійдеться пацієнтові, швидше за все, не більше ніж $8-10 на місяць.Таким чином, ціна на ліки більше не є приводом використовувати застарілий бета-блокатор.
Бета-блокатори – це ліки, які блокують природні процеси в організмі. Зокрема, стимуляцію серцевого м'яза адреналіном та іншими “розганяючими” гормонами. Доведено, що ці препарати часто можуть продовжити життя пацієнта на кілька років. Але вони ніяк не впливають на причини гіпертонії та серцево-судинних захворювань. Рекомендуємо до вашої уваги статтю “ ”. Дефіцит магнію в організмі є однією з найчастіших причин гіпертонії, порушень серцевого ритму та закупорки судин тромбами. Ми рекомендуємо . Вони усувають дефіцит магнію і, на відміну від “хімічних” ліків, по-справжньому допомагають знизити кров'яний тиск та покращити роботу серця.

При гіпертонії на другому місці після магнію знаходиться екстракт глоду, за ним амінокислота таурин та старий добрий риб'ячий жир. Це натуральні речовиниякі від природи присутні в організмі. Тому ви відчуєте "побічні ефекти" від , і всі вони виявляться корисними. У вас покращиться сон, нервова система стане спокійнішою, пройдуть набряки, у жінок симптоми ПМС стануть набагато легшими.
При проблемах із серцем на друге місце після магнію виходить. Це речовина, яка є у кожній клітині нашого організму. Кофермент Q10 бере участь у реакціях виробітку енергії. У тканинах серцевого м'яза його концентрація вдвічі більша, ніж середня. Це феноменально корисний засіб за будь-яких проблем із серцем. Аж до того, що прийом коферменту Q10 допомагає хворим уникнути пересадки серця і нормально жити без неї. Офіційна медицина визнала кофермент Q10 ліками від серцево-судинних захворювань. Зареєстровані та . Це можна було зробити ще 30 років тому, тому що прогресивні кардіологи призначають своїм пацієнтам Q10 ще з 1970-х років. Особливо хочеться відзначити, що коензим Q10 покращує виживання пацієнтів після інфаркту, тобто в тих же ситуаціях, коли особливо часто призначають бета-блокатори.
Ми рекомендуємо пацієнтам почати приймати бета-блокатор, який призначить лікар разом із натуральними корисними для здоров'я засобами від гіпертонії та серцево-судинних захворювань. На початку лікування не намагайтеся замінити бета-блокатор на будь-які “народні” способи лікування! У вас може бути високий ризик першого або повторного інфаркту. У такій ситуації ліки по-справжньому рятують від раптової смерті через серцевий напад. Пізніше через кілька тижнів, коли ви відчуєте поліпшення, можна обережно скорочувати дозування ліків. Це потрібно робити під контролем лікаря. Кінцева мета - повністю залишитися на натуральних добавках замість "хімічних" таблеток. За допомогою матеріалів нашого сайту це вже змогли зробити тисячі людей, і вони задоволені результатами такого лікування. Тепер ваша черга.
Статті в медичних журналах про лікування гіпертонії та серцево-судинних захворювань за допомогою коензиму Q10 та магнію
| № п/п | Назва статті | Журнал | Примітка |
|---|---|---|---|
| 1 | Застосування коензиму Q10 у комплексній терапії артеріальної гіпертонії | Російський кардіологічний журнал №5/2011 | |
| 2 | Можливості застосування убіхінону у лікуванні артеріальної гіпертонії. | Російський кардіологічний журнал, №4/2010 | Убіхінон - одна з назв коензиму Q10 |
| 3 | Магній у лікуванні та профілактиці цереброваскулярних захворювань | Кардіологія, № 9/2012 | |
| 4 | Застосування магнію при серцево-судинних захворюваннях (хронічному коронарному синдромі, артеріальній гіпертензії та серцевій недостатності) | Російський кардіологічний журнал №2/2003 | |
| 5 | Застосування магнію в кардіологічній практиці | Російський кардіологічний журнал №2/2012 | Обговорюється препарат Магнерот. Ми рекомендуємо інші добавки магнію, не менш ефективні, але дешевші. |
| 6 | Дефіцит калію та магнію як фактор ризику розвитку серцево-судинних захворювань | Російський медичний журнал, №5, 27 лютого 2013 р., «Людина та ліки» |
Будь-який сучасний кардіолог знає, наскільки корисними для серця є магній, риб'ячий жир та коензим Q10. Скажіть своєму лікарю, що ви збираєтеся приймати бета-блокатор разом із цими добавками. Якщо лікар заперечуватиме. - отже, він відстав від життя, і вам краще звернутися до іншого фахівця.
- Ольга
чи обов'язково приймати блокатори при неврозі
- Тамара
мені 62 роки, зростання-158, вага82. Давлено тримається другий тиждень, тахікардія. П'ю, лозап 2 рази (50 і 25 мг), огелок (25 мг), амлотоп (2,5), а стабілізації тиску немає. Чи можна змінити ліки?
- антон
як Q10 може замінити бетаблокатори
адже вони знімають навантаження з серця при стенокардії, а Q10 просто вітамін - Стас
51 рік 186 см. 127 кг-
миготлива аритмія. сухість в роті. нічна поліурія.-Більше 1 літра сечі. Діагноз діабет не ставлять. Цукор з ранку в нормі сиджу на дієті. Якщо з'їсти щось солодке після шести або просто щось з'їсти вечора виникає збудження. безсоння. З 12 ночі до 4 ранку - позиви в туалет, що призвело до зриву ритму. Це багато років. Приймаю Валз та Егілок. Вдень сечовий міхур не турбує Надниркові залози в нормі Аналізи крові в нормі Статеві інфекції не виявлені Чи може егілок знижувати вироблення антидіуретичного гормону? Чи є сенс поміняти його на Конкор? (Колись пробував. але почалися мігрені) Дякую - Наталя
45 років, зріст 167, вага 105 кг. Вперше призначили бісопролол по 25 мг. Тиск коливається, але не вище 140/90. Як довго його застосовувати, все життя?
- Андрій
51рік, 189см, 117кг.
Шість років тому лікар прописав ніліпрел тиск 200/100.
На даний момент після симптомів кашлю перестав приймати ліки, тиск становив 160/100.
Після обстеження лікар прописав Вальсакор 160, біпрол 5мг, Аріфон ретард 1,5мг., Аторіс 20мг.
Тиск став110/70.
Чи варто приймати такий набір ліків? - Вадим
Мені 48 років, зріст 186, вага 90кг. Діагноз гіпертонія поставлений в 16 років, останні 5 років приймаю локрен 5мг раз на добу, верхній тиск вище 130 не піднімається, а нижній часто 95-100, ще став метеочутливим, а останнім часом поганий погіршення статевого життя (погана ерекція) живу в селі до лікарів далеко, у мене два питання: чи потрібно шукати заміну локрену і чи можна мені іноді приймати для поліпшення ерекції віагру або ін ср-ва спасибі
- Галина
58 років / 168см / 75кг
робочий тиск 140/90, періодично скаче до 170/100, але головне пульс постійно 90 і вище, навіть після сну відчуття начебто пробігло 100 метрів; цукор та холестерин у нормі, курю, харчування середнє (дозволяю жирне), на УЗД показало зайвий жир на печінці. Приймаю періодично анаприлін (коли пульс зашкалює). Наразі лікар призначила бісопролол. Чи варто починати його приймати або спочатку спробувати обійтися без хімпрепаратів? - ігор
26 років, 192cm, вага 103. Звернувся до лікаря з тахікардією 90-100 уд/хв і мені він виписав бісопролол 5 мг на день. тренажерному заліі велосипед. Чи можна продовжувати тренування?
- admin Post author
> 26 років, 192cm, вага 103. Звернувся до лікаря
> з тахікардією 90-100 уд/хвПояснюю як визначити свій нормальний пульс. Теоретичний максимум складає 220 уд хв мінус вік, тобто для вас 194 уд хв. Пульс у спокої становить близько 50% максимуму, т. е. вам 82 плюс-минус 10 уд\мин. Вже за легких навантаженнях пульс підвищується до 55-65% теоретичного максимуму.
Висновок: якщо ви нормально почуваєтеся, то ніякої тахікардії у вас немає і близько. А от якщо самопочуття погане, то це вже друге питання.
> чи можна продовжувати тренування?
Дивлячись як ви почуваєтеся.
Я б зараз на вашому місці зробив таке:
1. Почитайте список літератури тут
2. Книги «Молодше з кожним роком» та «Ці-біг. Революційний спосіб бігати» – легко знайдете, якщо захочете.
3. З книги «Молодше з кожним роком» дізнаєтеся про пульс багато цікавого
4. У вас надмірна вага – вивчіть наші статті у блоці «Вилікуватися від гіпертонії за 3 тижні – це реально» і вже зараз переходьте на низьковуглеводну дієту. Якщо зробити це змолоду, то у зрілому віці у вас не буде тих проблем, які будуть у ваших однолітків, а вони заздрять вашому здоров'ю.
5. Купуйте пульсометр та тренуйтеся з ним.> мені він виписав бісопролол 5 мг на день
Якщо ви нормально почуваєтеся, то бісопролол вам задарма не потрібен. А якщо є скарги на серце, потрібно ретельно обстежитися, а не просто «глушити» симптоми хімічними таблетками.
- ігор
Спасибі за відповідь. По серцю скарга полягає в тому, що я відчуваю як воно стукає і при цьому ще й аритмії бувають що викликає дискомфорт. міокарда але це несерйозно і таке у багатьох. Раніше років 7 тому був фіброз мітрального клапана 1 ступеня. піду зроблю узі подивимося що там зараз. Сьогодні випив пігулку біпрололу і мені стало набагато краще, пульс 70 як у космонавта :-) правда це не вихід і я це розумію. Треба обстежитись. А з приводу тиску-буває що підвищується до 140 але я б не сказав що це у мене проблема. Тиск може грати відсилу раз на місяць або рідше.
- ігор
- admin Post author
- Наталія
Підкажіть, будь ласка, чи можна приймати Небілет при плануванні вагітності, чи не впливає він на зачаття?
Ми з чоловіком приймаємо цей препарат, лікар вважає, що це необхідно. - yagut
Здрастуйте,пацієнту який приймає хімотерапію які антигіпертензивні ліки радьте?А/Д 190/100, P/s 102 min.
- Тетяна
Вітаю. Мамі 80 років. Діагноз: гіпертонічна хвороба з перевагою ураження серця. З серцевою недостатністю | | ст. ВООЗ, 3ст. Дислепідемія | | А за Фредріксоном. НК | | ф.к (NYHA). ДДЛЖ. відносна мітральна недостатність. Епізоди синусової тахікардії. Парапервікальна кіста лівої нирки. Призначено: раміприл вранці 2,5-5.0мг, беталок зок 25мгутром, амлодипін 5мг увечері. Проблема в тому, що мама дуже погано почувається, стрибки тиску, нічне поштовхи і здригання і різке підвищення тиску, почуття тривоги і страху, кашель сильний і сухість горла. Шум у голові і стукіт. Підкажіть чи правильно призначено лікування, чи є можливість заміни беталоку на інший бета-блокатор (тк сильне побічна у вигляді нападів кашлю та опірання дихання). Зріст у мами 155, вага 58 кг.
- admin Post author
чи є можливість заміни беталоку на інший бета блокатор
Обговоріть це питання з лікарем, але навряд чи в цьому є сенс
сильне побічне у вигляді нападів кашлю та спірання дихання
Підозрюю, що від прийому інших бета-блокаторів буде те саме. Пацієнтці 80 років організм зношений ... нічого дивного. Може лікар вирішить взагалі скасувати бета-блокатор, якщо хвора їх так погано переносить. Але не скасовуйте самостійно, загрожує раптовим інфарктом.
Я б на вашому місці вже не чекав дива від будь-якого лікування. Прочитайте статтю "". Спробуйте мамі додати магній-В6, як там розписано, разом із ліками, які призначив лікар. У жодному разі не замість ліків, а на додаток до них.
стрибки тиску, нічне поштовхи і здригання, почуття тривоги та страху
Є ймовірність, що ці симптоми стануть слабшими внаслідок прийому магнію.
Якщо фінанси дозволяють, спробуйте ще коензим Q10.
- Тетяна
Хочу запитати Вас, амлодипін, його мамі призначили пити ввечері, коли найкраще його приймати ввечері? Якщо вона випиває його о 21 годині, то тиск обов'язково підскакує. І виходить замкнене коло, начебто ліки повинні допомагати, а відбувається стрибок тиску. Дякую.
- admin Post author
> начебто ліки повинні
> допомагати, а відбувається стрибок тискуЯ б порадив один раз пропустити прийом ліків і подивитися, як поведеться артеріальний тиск у відповідь на це. Але у вашому випадку це може призвести до серцевого нападу або інсульту. Тож ризикувати не раджу.
- admin Post author
- Тетяна
- admin Post author
- Катерина
Здрастуйте, мені 35 років, зріст 173, вага 97 кг. Я вагітна на 13 тижні, у мене гіпертонія 2 ступеня була до вагітності, і зараз тиск підвищується від ліків до 150/100. Сьогодні пульс стукав 150, злякалася, що може статися інсульт або серце розірветься. Чи можна вагітним приймати бета-блокатори? Гінекологи розходяться у думках.
- Тетяна Йосипівна
Шановний лікар! Мені 73 роки. Гіпертонічна б-нь з 50-ти років. 2 роки тому мастектомія молочної залози. Наблюдаюсь. 65-70.
Мені призначені беталок, кардіомагніл та лазап плюс.
Вета-блокатор треба було б прийняти вранці. Але при ЧСС60 я не наважуюсь його приймати. Тиск піднімається (до 170) у другу половину дня. При цьому воно не завжди знімається прийомом гіпотензивних засобів, тахікардія розвивається (до 95-98). Для зниження тиску я перед сном приймаю ще 15-20 мг фізітензу. Тиск нормалізується, а ЧСС немає. З'являються відчуття здавленості в серці.
ЕКГ: СР не викл. до/про зміни у базальних відділах ЛШ.
ВІДЛУННЯ: ГЛШ базального відділу МЖП, ДД2 типу. Камери та клапани в нормі.
Питання: коли краще приймати бета-блокатори? Вони теж знижують тиск. Гіпотонію переношу важко; з'являється задишка і при хочбі, і лежачи. Вранці самопочуття нормальне.
P.S. мій зріст 164, вага 78кг.З повагою Т.І. - Дмитро
Шановний лікарю, допоможіть розібратися, щоб точно зрозуміти, що зі мною відбувається. Місто Київ, 193 зріст, 116 кг вага, коло в поясі 102 см. У серпні 2013 року був привід викликати швидку, все сталося в понеділок в обід на вулиці (спека), раптова слабкість, запаморочення, страх впасти, потім відчув паніку, серцебиття . Викликали швидкий тиск 140/100, пульс 190. Укололи чимось, дали анаприлін під язик і корвалол. Після цього пішов лікарям, здав аналізи крові, кров показала глюкозу 7,26, завищені в рази печінкові проби АЛТ і АСТ. Списали на те, що до цього було алкогольне виливання і подальше отруєння. Зробили УЗД серця, кардіограму, потім у інституті Шалімова гастроскопію, МРТ (знайшли глаукому, й інші органи ОК), загалом майже всі аналізи. Сказали пити бісопролол 5 мг щодня. Встановили діагноз гіпертонія 1 ступеня. Порекомендували – зміна способу життя, дієта, ходьба, відмова від спиртного. 2 місяці приймав бісопролол, тиск стабілізувався відразу - постійно в нормі, потім десь після 1,5 міс бісопролол почав занижувати тиск 105-115/65-75, дозу зменшили. Далі почував себе чудово, зробили кардіограму на кардіо-тренажері за різних навантажень. Лікарка сказала за результатами, що причепитися до серця ні до чого, все ОК, бісопролол скасовуємо. Скасували бісопролол різко, приймав останні 2 тижні по 2,5 мг. І тут почалося - практично за два тижні три напади, стрибки ЧСС до 100 і вище, з наступними стрибками тиску до 150/95. Збивав і заспокоювався корвалолом. Почалися страхи, що це може повторитися. Звернувся до того ж кардіологу - знову бісопролол на зиму 2,5 мг і звернутися до невролога. Останній призначив антидипресант Трітікко, який ніби повинен зняти страхи, паніку і т. д. При їхньому спільному прийомі тиск на морозах тримався стабільно 118-124/65-85, а далі знову падіння тиску до 105/60. Невропатолог скасувала знову ж таки різко бісопролол. Виявилася ситуація повторно, за 4 дні двічі - незрозуміла тривога, прискорений пульс вище 100, мабуть і тиск. Збивав уже корвалолом із анапріліном. Після цього страхи поновилися, кардіолог порадив неквиток, менше занижує тиск, а краще тримає пульс, ніж бісопролол. Тритіко не кидати і допити, а ще щоб якось з голови вибити погані думки — гедозепам. Не збагну, що робити далі, куди піти? Сайт ваш дуже інформативний, ось тільки з лікарями туго навіть у Києві. Говорять, що в мене проблема в голові, страхи сам породжую. Порадьте мені іноді здається, що моїм лікарям не до мене. Вік 45 років.
Лікування гіпертонії без ліків”.
- Дмитро
Велике спасибі за відповідь. Я не написав (упустив), що після того, як я вперше здав аналізи (які показали глюкозу 7,26), а це було 20.08.13, я перестав пити алкоголь, став приймати бісопролол, здійснювати піші прогулянки, харчуватися вибірково. Через тиждень, а саме 28.08.13, я здав повторно кров у клініці Шалімова та глюкоза показала 4,26. На цьому я за цукром заспокоївся (причину кризу та підвищеної глюкози в крові лікарі приурочили до того, що за тиждень до того на дні народження було жорстке алкогольне отруєння). Я так розумію, треба терміново здати всі аналізи знову в тому порядку, що ви рекомендуєте, і дотримуватися рекомендацій на сайті — дієта, фізкультура, це 100%. А що з моїми стрибками пульсу, панічними атаками? Чи ви думаєте, вони тісно пов'язані із глюкозою? Станом на сьогодні — я скасував сам собі антидепресант, знову приймаю бісопролол замість неквитка. На бісопрололі легше набагато, хоча стани панічних атак проявляються вдень. Що ви порадите робити із цим? Чи можливо впоратися з панічними атаками, скасувати бісопролол через якийсь час, якщо виявиться, що з глюкозою у мене гаразд?
- Дмитро
Добридень! Мені 65 років, зріст 175 см, вага 85 кг. Гіпертонія почала виявлятися років 7 тому. Раніше тиск не піднімався більше 140, але переносився з дуже сильним головним болем у потилиці праворуч. Почала приймати різні препарати. Вийшли з лікарем на лозап та леркам'ян, приймала 2-3 роки. Але стався криз, тиск був 200, призначили тепер вальсакор та азомекс. Але у мене погане самопочуття, вранці тиск 130-140, вдень 115, увечері 125 і весь час високий пульс від 77 до 100. Серце «Ниє», тисне. Зверталася до інших лікарів, робила всілякі аналізи — особливих відхилень немає. Один лікар взагалі сказав, що в мене немає гіпертонії, треба пити заспокійливі препарати. По УЗД серця ставлять діагноз - гіпертонія 2 ступеня. Прошу вашої консультації. З повагою, Тетяна Григорівна.
Вітаю. Мені 37 років, зріст 165 см, вага 70 кг. Пульс 100-110 у спокої, тиск 100-110/70. 1993 року зробили операцію з приводу вузлового зоба. Тоді у віці 16 років мені й сказали про те, що маю сильну тахікардію. З того часу я знаю, що вона є. Щоправда, не можу сказати, що вона мене особливо непокоїть, якщо я перебуваю у спокійному стані. При рухової активностіа я чую, як серце стукає і готове вистрибнути з грудей. Занепокоєння це радше лікарів, які кажуть, що це не нормально, що серце швидше зношується, і призначають анаприлін, який я пити не хочу. Окрім іншого, він знижує ще й тиск. Але причин як такий лікарі не знаходять (або не знають, що і де шукати). При цьому по УЗД серця пролапс мітрального клапана 2 ступеня. Розшифровка добового холтера теж лікареві нічого не сказала. На обліку в ендокринолога стою, регулярно роблю конрольні УЗД та Т3, Т4, ТТГ. За словами ендокринолога, все гаразд. Гормональна терапія мені призначено, тобто. щитовидна залозане є причиною тахікардії. Останнім відвідуванням кардіолога мені було запропоновано варіант призначення бета-блокаторів. Правда, лікар запитав мене про те, чи не збираюся я ще завагітніти? Я сказала, що не виключаю такої можливості, і тоді питання про бета-блокатори лікар поки що відхилив. І все більше нічого не призначив. Але при цьому знову згадав, що пульс дуже великий. На тому й попрощалися. Що робити?
Мені лікар призначив обзидан 3 десь у день від тахікардії. В аптеці перед покупкою я ознайомився з інструкцією та, прочитавши список побічних дій, вирішив відмовитися від покупки Через місяць приблизно все ж таки вирішив купити ліки, тому що тахікардія давала знати про себе, пульс 100-120. Папір із назвою ліки я не знайшов, а напам'ять не пам'ятав. В інтернеті прочитав про бісопролол. Вирішив спробувати його. Спочатку пив 2,5 мг щодня, потім 5 мг. Спочатку мерзли кінцівки і слабкість була (побічні дії бісопрололу) потім начебто нормально. Нині знайшов папір під назвою — обзидан. Чи варто міняти бісопролол на обзидан? Тим більше, що бісопролол мені допомагає, і він селективний. Почитавши статтю, я вирішив, що міняти бісопролол не потрібно. А як ви вважаєте? Дякую. Андрій. 22 роки, 176 зростання, 55 вага (так, я худий), тиск 120/80. Так, якщо я забуду випити таблетку бісопрололу, то минула таблетка діє ще 1-1,5 дня (всього 2,5) дня. А обзидан немає напевно.
Спадкова гіпертонія страждаю з 33 років. Стрибки артеріального тиску супроводжуються носовими кровотечами. Змінювали комбінації препаратів. Приймала раніше Конкор, Валз двічі на день, потім змінили комбінацію на Небілет, Аріфон, Ноліпрел Бі Форте. Вранці та ввечері практично завжди тиск 150-160/90, вдень знімався до 130-140/80-90.
Два тижні тому замінили на комбінацію: Беталок ЗОК+Мікардіс плюс. Ефекту особливого немає. Тиск у межах 150-160/90. Схема не працює. Схиляюсь до повернення на попередній варіант, але потрібний третій препарат на ніч. Я почитала вище рекомендації і сподіваюся на Вашу пораду.
Дякую!!!
Вітаю! Вага моя 108.8 кг, худну, 1.5 місяці тому важила 115 кг. Вік 40 років. У мене 15 років бувають гіпертонічні кризи – стрибки тиску від 130 до 170/97/95 та виділення сечі чисто білого кольору після кризу. холодіють і пітніють кінцівки, частішає серцебиття — пульс буває від 80 до 115. П'ю у разі анаприлин. Якщо сильний криз, можу додати і валокордин 40 крапель - через 30 хвилин все заспокоюється, почуваюся чудово. Тільки ось нещодавно був криз, випив Анапрілін та валокордина 40 крапель. Викликав швидку — доки вона їхала, все відновилося. Я зрадів, але за 30 хвилин мене знову накрив той самий криз. Поїхав у приймальний спокій лікарні — поклали в терапію, жодних таблеток не дали. Надвечір тиск відновився сам, залишилася тільки несильна головний більу правому потилиці. Поки перебував у лікарні на обстеженні, здав багато аналізів – нічого не виявили. Пігулки пили Ноліпрел, Пірацетам, Цитофлавін, натрій хлорид, амітриптилін, Мелоксикам. Через 10 днів прямо на обході лікарів почався криз - пульс 140, думав серце з грудей вискочить, тиск 170. Медсестру попросив дати мені анаприлін терміново - вона сказала, мовляв, лікар на обході, а без нього нічого не дам. А мені все гірше… Попросив покликати лікаря, на що було сказано — йдіть у палату та чекайте на лікаря. Той прийшов хвилин через 10. Мені було тяжко, ноги почали трусити. Поставили укол, дали Енап, анаприлін і 40 крапель валокордину, полежав 30-40 хвилин — полегшало, тиск тримався 140. Зняли кардіограму — сказали, все добре. Поставили крапельницю Сибазол — за 10 хвилин я був, як огірок. При виписці лікарка сказала і дала виписку, що треба пити щодня Бісопролол. Зараз минуло 3 місяці п'ю його, почував себе добре, проблем із тиском не було. Чомусь тиждень тому знову був криз. Щоправда, я зменшив дозу Бісопрололу – ділив таблетку навпіл. Запитання: мені пити далі Бісопролол чи перестати його пити? Боротися з цією недугою як раніше анапріліном? Кризи ці можуть наступати в різний час. Спершу відчувається легке тремтіння, потім стають холодні кінчики пальців рук, виділення на долонях і стопах холодного поту та підвищення тиску. Лікар сказав, що слід шукати причину гіпертонії, здати аналізи на метонефрини. На жаль, не роблять у нас у місті. Буду у відпустці на материку — які мої дії для перевірки цієї недуги і як її позбудеться? Так уже набридло пити ці пігулки, хочеться про них забути. Не палю, не п'ю алкоголь, хоч іноді хочеться коньячку. Спасибі вам за відповідь!
Вітаю. Мені 18 років, зріст 156 см, вага 54 кг.
Все почалося з того, що влітку після випускного я зазнала стресу, і ще вступ до вузу сильно вплинув на здоров'я. У мене був невроз та тиск до 130/90. У ніч на день народження (цілий день бігала туди сюди) у мене трапилася панічна атака і піднявся тиск до 140. Прописали бісангіл і поставили діагноз ВСД по гіпертонічному типудва кардіологи. Я п'ю ці ліки півтора місяці. Кардіолог сказала, що дозу можна зменшити. Я пропила 10 днів по 0,5 пігулки бісангіл, а потім припинила - і в мене з'явився жар у щоках, тремор кистей, тахікардія. Тонометра був поруч, тиск поміряти не змогла. В університеті поміряли тиск – 142/105, пульс 120. Випила бісангіл – і тиск знизився до 110. Від чого таке могло статися?
Вітаю. Мені 63 роки, зріст 171см, вага 65 кг. Операція АКШ була зроблена в березні 2015 року.
Приймаю постійно Аспекард або Кардіомагніл 75 мг, Розукард 5 мг і ще Продуктал з перервами. Навантаження переношу добре. Нещодавно з'явилася стала блокада правої ніжки, курс лікування її прибрав. Брадикардія – пульс до 45 уд/хв, частіше з ранку. Артеріальний тиск 105-140/60-80. Іноді після навантажень з'являється аритмія.
Питання: лікарі постійно призначають хоча б у малих дозах приймати бета-блокатори — бісопрлол, карвідекс. Приймав по 1,25 мг. Як правило, падає тиск до 105/65 та ЧСС до 50-60. І я перестаю їх приймати. Наскільки важливими є бета-блокатори в моєму випадку?
Дякую.
Вітаю! Мені 31 рік, зріст 180 см, вага 68 кг.
Приступи екстрасистолії відчувала з юності. Останні кілька місяців екстрасистоли стали дуже турбувати, один раз була панічна атака — звернулася до кардіолога. Пульс завжди 75-85.
За Холтером 2300 шлуночкових екстрасистол за добу. По УЗД серця – фіброзні зміни мітрального клапана. УЗД щитовидної залози - 0,5 см вузол у лівій частці. ТТГ, Т4 та холестерин – в нормі. Тиск завжди в нормі.
Кардіолог виписав Біол 0,25 мг, Панангін та Тенотен. У перший тиждень прийому Біола пульс знизився і відчуття перебоїв у серці зникли. Потім він знову почав підвищуватися, зараз середній 80 уд/хв. Іноді відчуваю перебої в серцебиття, постійне відчуття тяжкості в області серця, що віддає в ліву руку, почала дуже погано засинати, мучать нічні кошмари, прокидаюся з почуттям страху, з'явилася задишка.
При призначенні лікар навіть не спитав про можливої вагітності. Плануємо дитину, але, начитавшись відгуків, боюся тепер припиняти прийом цього препарату.
Чи не знайшли інформацію, яку шукали?
Поставте своє питання тут.
Як вилікуватися від гіпертонії самостійно
за 3 тижні, без дорогих шкідливих ліків,
"голодної" дієти та важкої фізкультури:
безкоштовно покрокову інструкцію.
або, навпаки, критикуйте якість матеріалів сайту
- Як працюють бета-блокатори?
- Сучасні бета-блокатори: список
Сучасні бета-адреноблокатори – препарати, які призначають при терапії серцево-судинних захворювань, зокрема гіпертонічної хвороби. Існує широкий асортимент препаратів цієї групи. Вкрай важливо, щоб лікування призначав виключно лікар. Самолікування категорично заборонено!
Бета-адреноблокатори: призначення
Бета-блокатори – це дуже важлива група препаратів, які призначають пацієнтам із гіпертонією та хворобами серця. Механізм роботи ліків полягає у впливі на симпатичну нервову систему. Ліки цієї групи відносяться до найважливіших засобів при лікуванні таких захворювань, як:

Також призначення цієї групи препаратів виправдане при лікуванні хворих на синдром Марфана, мігрень, абстинентний синдром, пролапс мітрального клапана, аневризму аорти та у разі вегетативних кризів. Призначати препарати повинен виключно лікар після детального огляду, діагностики хворого та збору скарг. Незважаючи на вільний доступ лікарських засобівв аптеках, жодною мірою не можна самостійно підбирати собі ліки. Терапія бета-блокаторами є складним та серйозним заходом, який може як полегшити життя хворому, так і суттєво нашкодити йому при некоректному призначенні.
Повернутись до змісту
Бета-адреноблокатори: різновиди
Список препаратів цієї групи дуже великий.
Прийнято виділяти такі групи блокаторів бета-адреналінових рецепторів:

- менше уповільнюється частота скорочень серця;
- негаразд знижується насосна функція серця;
- менше підвищується периферична опірність судин;
- не такий великий ризик розвитку атеросклерозу, оскільки вплив на рівень холестерину в крові мінімальний.
 Водночас обидва різновиди медикаментів однаково ефективні у зниженні тиску. Побічних ефектів від прийому даних ліків також менше.
Водночас обидва різновиди медикаментів однаково ефективні у зниженні тиску. Побічних ефектів від прийому даних ліків також менше.
Список препаратів, які мають симпатоміметичну активність: Сектраль, Корданум, Целіпролол (з групи кардіоселективних), Алпреноло», Тразикор (з групи неселективних).
Не володіють цією властивістю такі медикаменти: кардіоселективні ліки Бетаксолол (Локрен), Бісопролол, Конкор, Метопролол (Вазокордин, Енгілок), Небіволол (Небвет) та неселективні Надолол (Коргард), Анапрілін (Індерал).
Повернутись до змісту
Ліпо- та гідрофільні препарати
Ще один вид блокаторів. Ліпофільні ліки розчиняються у жирах. У разі потрапляння в організм ці ліки значною мірою переробляються печінкою. Дія ліків цього виду досить короткострокова, оскільки вони швидко виводяться з організму. Разом з тим вони відрізняються найкращим проникненням через гематоенцефалічний бар'єр, через який у мозок проходять поживні речовини та виводяться відходи життєдіяльності нервової тканини. Крім того, доведено менший відсоток смертності серед пацієнтів з ішемією, які приймали ліпофільні блокатори. Однак ці препарати мають побічні ефекти на ЦНС, викликають безсоння, депресивні стани.
Гідрофільні ліки добре розчиняються у воді. Вони не проходять процес метаболізму в печінці, а виводяться переважно через нирки, тобто із сечею. При цьому вид медикаменту не змінюється. Гідрофільні препарати мають пролонговану дію, оскільки виводяться з організму не дуже швидко.
 Деякі ліки мають властивості як ліпо- так і гідрофільних, тобто однаково успішно розчиняються як у жирах, так і у воді. Таку властивість має Бісопролол. Це особливо важливо в тих випадках, якщо у хворого є проблеми з нирками або печінкою: організм сам «вибирає» для виведення ліків ту систему, яка перебуває у здоровому стані.
Деякі ліки мають властивості як ліпо- так і гідрофільних, тобто однаково успішно розчиняються як у жирах, так і у воді. Таку властивість має Бісопролол. Це особливо важливо в тих випадках, якщо у хворого є проблеми з нирками або печінкою: організм сам «вибирає» для виведення ліків ту систему, яка перебуває у здоровому стані.
Зазвичай ліпофільні блокатори приймають незалежно від їди, а гідрофільні блокатори приймають перед їдою і запиваючи великим об'ємом води.
Підбір бета-блокатора - архіважливе і дуже складне завдання, оскільки вибір конкретних ліків залежить від багатьох факторів. Всі ці фактори може врахувати лише кваліфікований спеціаліст. Сучасна фармакологія має широкий асортимент дійсно ефективних препаратівТому найважливіше першочергове завдання хворого — знайти хорошого лікаря, який грамотно підбере адекватне для конкретного хворого лікування і визначить, які ліки для нього будуть кращими. Тільки в такому разі медикаментозна терапіяпринесе результат і в буквальному значенні слова продовжить життя хворому.
Протягом більш ніж 20 років бета-адреноблокатори вважаються одними з основних лікарських засобів у терапії захворювань серця. У наукових дослідженнях були отримані переконливі дані, які стали підставою для внесення цієї групи препаратів до сучасних рекомендацій та протоколів з лікування кардіологічних патологій.
Класифікуються блокатори залежно від механізму дії, що ґрунтується на впливі певного виду рецепторів. На сьогодні виділено три групи:
- альфа-адреноблокатори;
- бета-адреноблокатори;
- альфа-бета-адреноблокатори.
Альфа-адреноблокатори
Препарати, дія яких спрямована на блокування альфа-адренорецепторів звуться альфа-адреноблокатори. Основні клінічні ефекти – розширення кровоносних судин та, внаслідок цього, зниження загального периферичного судинного опору. А далі йде полегшення кровотоку та зниження тиску.
Крім цього, вони здатні знижувати рівень холестерину в крові та впливати на жировий обмін в організмі.
Бета-адреноблокатори
Існують різні підтипи бета-адренорецепторів. Залежно від цього бета-адреноблокатори поділяються на групи:
- Селективні, які, своєю чергою, поділяються на 2 види: мають внутрішню симпатоміметічну активність і такі, що не мають;
- Неселективні – блокують рецептори як бета-1, і бета-2;
Альфа-бета-адреноблокатори
Представники цієї групи препаратів зменшують показники систоли та діастоли та ЧСС. Одна з головних їх переваг – відсутність впливу на кровообіг нирок та опір периферичних судин.
Механізм дії адреноблокаторів
Завдяки цьому кров з лівого шлуночка при скороченні міокарда відразу потрапляє в найбільшу судину організму - аорту. Цей момент важливий у разі порушення функціонування серця. При прийомі цих медпрепаратів комбінованої діїнемає негативного впливу на міокард і, як наслідок, знижується смертність.
Загальна характеристика ß-блокаторів
Блокатори бета-адренорецепторів – велика група препаратів, які мають властивості конкурентно (оборотно) та вибірково гальмувати зв'язування катехоламінів з однойменними рецепторами. Ця група лікарських засобів розпочала своє існування у 1963 році.
Тоді синтезували препарат Пропранолол, який знаходить широке клінічне застосування і сьогодні. Його творців нагородили Нобелівською премією. З цього часу було синтезовано цілу низку препаратів з адреноблокуючими властивостями, які мали подібну хімічну будову, але відрізнялися за деякими ознаками.
Властивості бета-блокаторів
За дуже короткий строкбета-адреноблокатори посіли чільне місце у лікуванні більшості серцево-судинних захворювань. Але якщо піти в історію, то нещодавно ставлення до цих медпрепаратів було трохи скептичне. Насамперед, це пов'язано з помилкою, що медикаменти здатні знижувати скорочувальну здатність серця, і бета-блокатори дуже рідко використовували при захворюваннях серцевої системи.
Однак на сьогодні спростовано їх негативний вплив на міокард та доведено, що при постійному прийомі адреноблокаторів клінічна картинакардинально змінюється: підвищується ударний об'єм серця та його толерантність до фізичних навантажень.
Механізм дії бета-адреноблокаторів досить простий: діюча речовина, проникаючи в кров, спочатку розпізнає, а потім захоплює молекули адреналіну та норадреналіну. Це гормони, що синтезуються в мозковому шарі надниркових залоз. Що відбувається далі? Молекулярні сигнали від захоплених гормонів передаються відповідні клітини органів.
Виділяють 2 основних типи бета-адренорецепторів:

І ті, й інші рецептори є в органокомплексі центральної нервової системи. Також існує ще одна класифікація адреноблокаторів залежно від їхньої здатності розчинятися у воді або жирах:

Показання та обмеження
Область медичної науки, у якій застосовуються бета-блокатори, є досить широкою. Їх використовують у лікуванні багатьох серцево-судинних та інших захворювань.
Найчастіші показання до застосування цих препаратів:

Суперечки на тему, коли можна застосовувати препарати цієї групи, а коли ні, продовжуються і сьогодні. Перелік захворювань, за яких вживання цих речовин не бажано, змінюється, оскільки постійно йдуть наукові дослідження та синтезуються нові медикаменти із групи бета-блокаторів.
Тому визначена умовна риса між абсолютними (коли в жодному разі застосовувати не можна) та відносними (коли існує невеликий ризик) показаннями до застосування бета-блокаторів. Якщо одних джерелах певні протипоказання вважаються абсолютними, то інших – відносними.
 Згідно з клінічними протоколами лікування кардіологічних пацієнтів, категорично не можна застосовувати блокатори при:
Згідно з клінічними протоколами лікування кардіологічних пацієнтів, категорично не можна застосовувати блокатори при:
- вираженої брадикардії;
- атріовентрикулярної блокади високого ступеня;
- кардіогенний шок;
- тяжких ураженнях периферичних артерій;
- індивідуальної гіперчутливості.
Відносно протипоказані такі засоби при інсулінозалежному цукровому діабеті, депресивних станах. За наявності цих патологій потрібно зважити всі очікувані позитивні та негативні ефекти перед застосуванням.
Список препаратів
На сьогоднішній день список препаратів дуже великий. Кожен препарат, наведений нижче, має переконливу доказову базу і активно використовується в клінічній практиці.
До неселективних препаратів належать:
- Лабеталол.
- Ділевалол.
- Бопіндолол.
- Пропранолол.
- Обзиданий.

На підставі вищевикладеного можна зробити висновки про успішність застосування бета-адреноблокаторів для контролю роботи серця. Дана група препаратів не поступається своїми властивостями та ефектами іншим кардіологічним препаратам. Коли хворий має високий ризик серцево-судинних порушень за наявності іншої супутньої патології, то в цьому випадку роль бета-адреноблокаторів дуже значуща.
При виборі препарату для лікування перевагу слід віддавати сучаснішим представникам цього класу (представлені у статті), оскільки вони дозволяють забезпечити стійке зниження артеріального тиску та корекцію основного захворювання, не погіршуючи самопочуття людини.
У лікуванні захворювань серця та судин важливу роль відіграють адреноблокатори. Це препарати, які пригнічують роботу адренрецепторів, що дозволяє запобігти звуженню венозних стінок, знизити високий тиск та нормалізувати серцевий ритм.
Для лікування серцевих та судинних захворювань застосовуються адреноблокатори.
Що таке адреноблокатори?
Адреноблокатори (адренолітики)– група медикаментозних засобів, які впливають на адренергічні імпульси в судинних стінках та тканинах серця, що реагують на адреналін та норадреналін. Їх механізм дії полягає в тому, що вони блокують ці адренорецептори, за рахунок чого досягається потрібний при серцевих патологіях терапевтичний ефект:
- знижується тиск;
- розширюється просвіт у судинах;
- зменшується цукор у крові;
Адренолітики справляють протилежну дію від адреналіну та норадреналіну, тобто є їх антагоністами. Це дозволяє не допустити критичних показників тиску при гіпертонії та посилення серцевих патологій (аритмія, атеросклероз, гіпертензія, ішемія, інфаркт, недостатність, вади).
Класифікація препаратів адренолітиків
Рецептори, розташовані в судинах та гладкій мускулатурі серця, поділяються на альфа-1, альфа-2 та бета-1, бета-2.
Залежно від того, які адренергічні імпульси потрібно заблокувати, розрізняють 3 основні групи адренолітиків:
- альфа-блокатори;
- бета-блокатори;
- альфа-бета-блокатори.
Кожна група пригнічує ті прояви, які виникають внаслідок роботи конкретних рецепторів (бета, альфа або одночасно альфа-бета).
Блокатори альфа-адренорецепторів
Альфа-адреноблокатори можуть бути 3 типів:
- ліки, що блокують альфа-1 рецептори;
- медикаменти, що впливають на альфа-2 імпульси;
- комбіновані препарати, які одночасно блокують альфа-1,2 імпульси.
Основні групи альфа-адреноблокаторів
Фармакологія препаратів групи (переважно альфа-1 блокаторів) – збільшення просвіту у венах, артеріях та капілярах.
Це дозволяє:
- знизити опір судинних стін;
- зменшити тиск;
- мінімізувати навантаження на серце та полегшити його роботу;
- знизити ступінь потовщення стінок лівого шлуночка;
- нормалізувати жировий;
- стабілізувати вуглеводний метаболізм (підвищується чутливість до інсуліну, нормалізується цукор у плазмі).
Блокатори альфа-2 рецепторів менш ефективні при лікуванні патологій серця, оскільки справляють слабкий терапевтичний ефект. Вони добре зарекомендували себе в урології. Такі препарати часто призначають при збоях у чоловіків.
Таблиця «Перелік кращих альфа-адреноблокаторів»
| Назва | Показання | Протипоказання | Побічна дія |
| Альфа1 блокатори Празозін | При гіпертонії, серцевій недостатності з гіпертрофією міокарда, при простатиті | Алергічні реакції на будь-який компонент препарату; період виношування плода та час грудного вигодовування; серйозні порушення у роботі печінки; гіпотонія; брадикардія; серцеві вади тяжкого ступеня (аортальний стеноз) | Порушення серцевого ритму; дискомфорт у грудній клітині зліва; утруднене дихання, задишка; поява набряків рук та ніг; зниження тиску до критичних показників |
| Альфузозін | |||
| Урапіділ | |||
| Альфа-2 блокатори Йохімбін | Імпотенція у чоловіків | Стрибки тиску у бік підвищення; дратівливість, підвищена активність та збудливість; проблеми з сечовипусканням (зменшення кількості рідини, що виділяється, і частоти позивів) |
|
| Альфа1,2 блокатори Ніцерголін | Для усунення ускладнень після інсульту Порушення периферичного кровотоку (діабетична мікроангіопатія, акроціаноз) Патологічні процеси в м'яких тканинах рук і ніг (виразкові процеси через некрозу клітин, внаслідок тромбофлебіту, запущеного атеросклерозу | Розлад сну; підвищення кількості поту, що виділяється; постійне відчуття холоду в ногах та руках; гарячковий стан (збільшення температури); |
|
| Фентоламін | |||
| Пророксан |
Серед альфа адреноблокаторів нового покоління високою ефективністю має Тамсулозін. Його використовують при простатиті, оскільки він добре знижує тонус м'яких тканин передміхурової залози, нормалізує відтік сечі та знижує неприємну симптоматику при доброякісних ураженнях простати.
Ліки добре переноситься організмом, але можливі побічні ефекти:
- блювання, діарея;
- запаморочення, мігрень;
- прискорене серцебиття, біль у грудях;
- алергічний висип, нежить.
Бета адреноблокатори
Фармакологія препаратів групи бета-блокаторів полягає в тому, що вони перешкоджають стимуляції адреналіном бета1 або бета1,2 імпульсів. Така дія пригнічує підвищення скорочень серця та пригнічує великий виріс крові, а також не допускає різкого розширення просвіту бронхів.
Всі бета-адреноблокатори поділяються на 2 підгрупи – селективні (кардіоселективні, антагоністи бета-1 рецепторів) та неселективні (блокуючі адреналін відразу у двох напрямках – бета-1 та бета-2 імпульсах).
Механізм дії бета-адреноблокаторів
Використання кардіоселективних препаратів у лікуванні серцевих патологій дозволяє досягти наступного терапевтичного ефекту:
- знижується рівень серцевого ритму (мінімізується ризик тахікардії);
- скорочується частота нападів стенокардії, згладжуються неприємні симптоми хвороби;
- підвищується стійкість серцевої системи до емоційних, психічних та фізичних навантажень.
Прийом бета-блокаторів дозволяє нормалізувати загальний стан пацієнта, який страждає на серцеві порушення, а також знизити ризик гіпоглікемії у діабетиків, не допустити різкого спазму бронхів у астматиків.
Неселективні адреноблокатори зменшують загальний судинний опір периферичного струму крові та впливають на тонус стінок, що сприяє:
- зниження серцевого ритму;
- нормалізації тиску (при гіпертонії);
- зменшення скорочувальної активності міокарда та підвищення стійкості до гіпоксії;
- запобігання аритмії за рахунок зменшення збудливості в провідній системі серця;
- уникнення гострого порушення кров'яного поводження в головному мозку.
Застосування неселективних бета адреноблокаторів дає можливість зупинити розвиток тромбів у судинах та знизити ймовірність інфаркту, підвищивши стійкість організму до зовнішніх подразників (фізичних та емоційних). До того ж такі препарати підвищують тонус матки, кишечника, стравоходу та розслабляюче впливають на сечовий міхур (послаблюють сфінктер).
Таблиця «Список найефективніших препаратів, які блокують вплив адреналіну на бета-імпульси»
| Назва | Показання | Протипоказання | Побічні ефекти | ||
| Неселективні бета-1, -2-адреноблокатори | |||||
| Карведилол ( комбінований препаратнового покоління) | Потовщення стінок лівого шлуночка. Стенокардія. Тахікардія (синусова). Неконтрольована тремтіння кистей рук (хвороба Мінора). Під час оперативних втручань у гінекології з метою запобігання рясним крововтратам. | Алергія на будь-який компонент препарату. брадикардія. Гіпотонія. Слабкість синусового вузла. Бронхіальна астма. Вагітність та лактація. | млявість, головний біль, непритомні стани, порушення зору, задишка, сильне зниження тиску, збій у серцевому ритмі, ймовірність зупинки серця. | ||
| Метипранолол | |||||
| Надолов | |||||
| Нові селективні бета-блокатори | |||||
| Метопролол | Ішемія ВСД (вегетосудинна дистонія). Усунення наслідків інфаркту та запобігання повторному некрозу серцевого м'яза. Гіпертонія. У складі терапії тиреотоксикозу. Пролапс мітрального клапана. Напади мігрені. | Брадикардія (синусова, виражена форма). Тиск нижче 100 мм рт. ст. (Гіпотензія). Порушення периферичного кровотоку. Період виношування плода та грудне вигодовування. Непереносимість компонентів ліків. | Занепад сил, запаморочення, сонливість, розлад сну, почуття пригніченості | ||
| Беспролол | |||||
| Бінелол | |||||
Крім синтетичних бета-адреноблокаторів, є і їх природні замінники. Найбільш ефективним вважається Пассифлора. Препарат є природним релаксантом м'язових тканин, хорошим знеболюючим та транквілізатором для пацієнтів з розладом сну та підвищеною тривогою, дратівливістю.
Усі ліки повинні підбиратися лікарем з урахуванням індивідуальних особливостей організму пацієнта та тяжкості захворювання. Неконтрольований прийом ареноблокаторів може збільшити стан хворого, аж до зупинки серця.
Альфа-бета блокатори
Лікарські речовини цієї групи діють одночасно на всі типи рецепторів у стінках судин, серця та м'яких тканин інших органів.
Використання таких препаратів дає можливість досягти високого терапевтичного ефекту в лікуванні тяжких порушень у роботі серця та судин:
- знижується тиск (артеріальний та внутрішньоочний);
- нормалізується ліпідний обмін;
- покращується скорочувальна здатність серця (зменшується розмір органу, налагоджується його ритм, полегшується стан пацієнта при серцевій недостатності або пороках).
Гібридні альфа-бета адреноблокатори
Ліками нового покоління вважаються Карведилол, Лабеталол та Метилоксадіазол.
Їх призначають за таких станів, як:
- гіпертонія;
- аритмія;
- глаукома (відкритовугілля);
- вроджені та набуті вади серця;
- порушення функцій серця хронічного характеру
Крім протипоказань, які мають усі групи адренолітиків, альфа-бета-блокатори не можна застосовувати інсулінозалежним діабетикам, пацієнтам з обструктивною хворобою легень, а також особам, які страждають від виразок у дванадцятипалій кишці.
Серед побічних явищ, що викликають медикаменти підгрупи, виділяють:
- блокаду серцевих імпульсів або серйозні відхилення в їх провідності;
- збої у периферичному кровотоку;
- зміни показників крові у бік підвищення (збільшується білірубін, глюкоза, холестерин);
- зменшення білих кров'яних тілець у плазмі (лейкоцитів) та без'ядерних клітин (тромбоцитів);
- поява кров'яних домішок у сечі.
При використанні альфа-бета блокаторів зменшується кількість лейкоцитів у крові
Щоб не допустити негативних реакцій або максимально їх зменшити, потрібно дотримуватися дозування та тривалості терапії. Адреноблокатори – серйозні медикаменти, неконтрольований прийом яких може призвести до тяжких наслідків.
Усі адреноблокатори – це серцеві препарати, які орієнтовані на нормалізацію стану людини після серйозних хвороб. Вони допомагають блокувати підвищений вплив адреналіну та норадреналіну на серцеві рецептори, що полегшує роботу головного органу, стабілізує кровообіг та підвищує стійкість до зовнішніх подразників. Застосовуються адреналітики та в урології для лікування гіперплазії передміхурової залози, гінекології з метою запобігання великим крововтратам, поліпшення кровообігу в органах малого тазу.
С.Ю. Марцевич
Державний науково-дослідний центр профілактичної медицини МОЗ Російської Федерації, Москва
Бета-Адреноблокатори – велика група препаратів, основною властивістю яких є здатність оборотно блокувати бета-адренергічні рецептори. Ці препарати використовуються у клініці з початку 60-х років, причому їхня роль у лікуванні серцево-судинних захворювань виявилася настільки значною, що у 1988 р. вчені, які брали участь у створенні Бета-блокаторів, були нагороджені Нобелівською премією.
Класифікація бета-блокаторів
Незважаючи на загальну для всіх Бета-блокаторів здатність блокувати Бета-адренорецептори, ці препарати розрізняються за ступенем вибірковості на різні підвиди цих рецепторів, а також за наявності додаткових властивостей. Як відомо, існують два основні типи Бета-адренорецепторів - Бета 1 - та Бета 2 -адренорецептори. Одні Бета-блокатори (пропранолол, надолол, карведилол та ін.) діють однаково на обидва типи Бета-адренорецепторів, вони називаються неселективними, інші (метопролол, атенолол, бісопролол та ін.) більшою мірою впливають на Бета 1 -адренорецептори, розташовані головним чином у серці вони називаються селективними. Ступінь селективності різних бета-блокаторів різна, але вона завжди суттєво зменшується зі збільшенням дози препарату.
Найбільшою мірою селективності з доступних на ринку Бета-блокаторів володіють такі препарати, як бісопролол і небіволол. Так, селективні бета-блокатори з меншою ймовірністю можуть викликати бронхоспастичні явища, оскільки бета 2-адренорецептори розташовані в основному в легенях (блокада цих рецепторів викликає посилення тонусу бронхів). Селективні Бета-адреноблокатори меншою мірою, ніж неселективні, збільшують периферичний судинний опір, тому їх можна ширше використовувати у хворих з порушеннями периферичного кровообігу (наприклад, з кульгавістю, що перемежується).
Деякі Бета-адреноблокатори (ацебуталол, піндолол, соталол, талінолол) мають також так звану внутрішню (або власну) симпатоміметичну активність, тобто. поєднують у собі властивості антагоніста та агоніста. Насамперед ця властивість розглядалася як позитивна, оскільки вважалося, що вона дозволить зменшити небажаний вплив Бета-блокаторів на серцево-судинну систему, зокрема Бета-блокатори з внутрішньою симпатоміметичною активністю мають менш виражений вплив на ЧСС. Однак згодом було встановлено, що саме негативна хронічна дія лежить в основі більшості сприятливих ефектів Бета-блокаторів, зокрема саме вона визначає в першу чергу їхню здатність знижувати серцево-судинну смертність. Клінічні дослідження підтвердили, що Бета-блокатори з внутрішньою симпатоміметичною активністю мають істотно менш виражений вплив на прогноз життя, ніж Бета-блокатори, які не мають такої властивості.
Ряд Бета-блокаторів може додатково чинити вазодилатуючу дію. Це досягається з допомогою наявності вони Альфа 1 -адреноблокирующей активності (лабетолол, карведилол) чи з допомогою стимуляції синтезу окису азоту в ендотелії (небіволол). В даний час немає чітких даних про те, яку роль відіграє ця властивість в ефективності бета-блокаторів. Існувала думка, що саме наявність вазодилатуючої дії робить карведилол таким ефективним при лікуванні серцевої недостатності. Однак незабаром було показано, що бісопролол - Бета-блокатор, що не має вазодилатуючої дії, також дає виразний ефект у таких хворих.
ЗастосуванняБета -блокаторів у клініці
Бета-блокатори мають виразну антиангінальну дію і тому з початку 60-х років використовуються для лікування хворих на ІХС. Вони здатні зменшувати кількість нападів стенокардії та потребу в прийомі нітрогліцирину, покращувати переносимість фізичного навантаження та знижувати вираженість ішемії міокарда при ній. За даними літератури, антиангінальна дія Бета-блокаторів можна порівняти з таким нітратів і антагоністів кальцію. Деякі дослідники приходять до висновку, що власне антиангінальна дія Бета-блокаторів дещо поступається такому нітрату.
Здатність Бета-блокаторів знижувати артеріальний тиск (як систолічний, так і діастолічний) дозволяє ефективно використовувати ці препарати для лікування артеріальної гіпертонії. Незважаючи на те, що в даний час існує кілька груп гіпотензивних препаратів, включаючи новіші (антагоністи кальцію, інгібітори ангіотензинперетворюючого ферменту - АПФ та ін), Бета-блокатори (поряд з діуретиками) продовжують розглядатися більшістю вчених як препарати першої лінії при лікуванні хворих на артеріальну гіпертонією.
Бета-Блокатори надають також виразну антиаритмічну дію і тому використовуються для лікування різних видіваритмій (вони становлять окрему групу антиаритмічних препаратів) як шлуночкового, і надшлуночкового походження. Бета-блокатори успішно застосовуються для контролю за ЧСС у хворих з миготливою аритмією, не поступаючись при цьому серцевим глікозидами.
Раніше вважалося, що застосування бета-блокаторів при застійній серцевій недостатності протипоказане через їхню здатність зменшувати. серцевий викид. Згодом виявилося, що приєднання Бета-блокаторів до стандартної терапії інгібіторами АПФ та діуретиками не тільки безпечне, а й призводить до суттєвого покращення. У дослідженні було показано, що у таких хворих Бета-блокатори зменшують вираженість серцевої недостатності та суттєво покращують скоротливість міокарда.
Протипоказання до призначенняБета -блокаторів
Через здатність Бета-блокаторів впливати на різні органи (не завжди сприятливим чином) їх прийом небажаний або навіть протипоказаний при деяких супутніх захворюваннях. Однак звертає на себе увагу те, що кордон між абсолютними і відносними протипоказаннямидо прийому Бета-блокаторів досить умовна: те, що одні автори вважають абсолютними протипоказаннями до застосування, інші розглядають як відносні протипоказання.
Згідно з рекомендаціями Американської асоціації серця, абсолютними протипоказаннями до призначення Бета-блокаторів є виражена брадикардія (конкретні значення ЧСС не наводяться, проте, за даними більшості авторів, до вираженої брадикардії відносять ЧСС менше 48-50 за хвилину), вихідна атріовентривентрикулярна блокада синдром слабкості синусового вузла та "виражена, нестабільна серцева недостатність". Бронхіальна астма, захворювання, що супроводжуються бронхоспастичним синдромом, виражені депресивні стани та захворювання периферичних судин розглядаються як відносні протипоказання.
Існували побоювання щодо безпеки використання Бета-блокаторів у хворих на цукровий діабет, проте в даний час доведено, що більшість цих хворих добре переносять прийом Бета-блокаторів, обережність потрібна лише у хворих, які отримують інсулін (через ризик розвитку гіпоглікемії).
Побічні дії Бета-блокаторів
Бета-блокатори досить часто дають побічні ефекти, ризик їх появи часто лякає лікарів та хворих. Однак, всупереч існуючій серед лікарів думці, поява синусової брадикардії, різних блокад серця, гіпотонії хоча і нерідко зустрічається при лікуванні Бета-блокаторами, аж ніяк не є основною причиною, яка змушує припиняти прийом цих препаратів. Найбільш суттєві побічні дії Бета-блокаторів – це поява слабкості, погіршення переносимості фізичного навантаження, порушення сну, кошмарні сновидіння.
Частота появи імпотенції на фоні застосування бета-блокаторів становить приблизно 1%, проте ті чи інші порушення еректильної функції зустрічаються помітно частіше.
Слід нагадати, що частота багатьох побічних дій суттєво залежить від того, який саме Бета-блокатор використовується, тому призначення кардіоселективних Бета-блокаторів за інших рівних умов завжди краще, ніж неселективних.
Дані доказової медицини про вплив Бета-блокаторів на прогноз життя
Незабаром після початку застосування Бета-блокаторів у хворих на ІХС стало зрозуміло, що їхня дія при цьому захворюванні не вичерпується лише впливом на її симптоми (антиангінальним ефектом). У численних рандомізованих контрольованих дослідженнях було продемонстровано, що призначення Бета-блокаторів хворим, які перенесли інфаркт міокарда, суттєво продовжує їхнє життя, зменшує ймовірність смерті (насамперед раптової) та знижує ризик повторного інфаркту міокарда (саме на ці показники орієнтується в першу чергу. ).
Мета-аналіз досліджень з використання Бета-блокаторів як вторинна профілактика після перенесеного інфаркту міокарда підтвердив їхню здатність покращувати прогноз життя хворих. Було показано, що для того, щоб уникнути смерті 1 хворого, необхідно лікувати Бета-блокаторами 42 хворих протягом 2 років. Це перевершує ефект терапії антиагрегантами (153 хворих), статинами (94 хворих), непрямими антикоагулянтами (63 хворих) і поступається лише ефектом проведення тромболізису та призначення аспірину в гострій фазі інфаркту міокарда (24 хворих).




